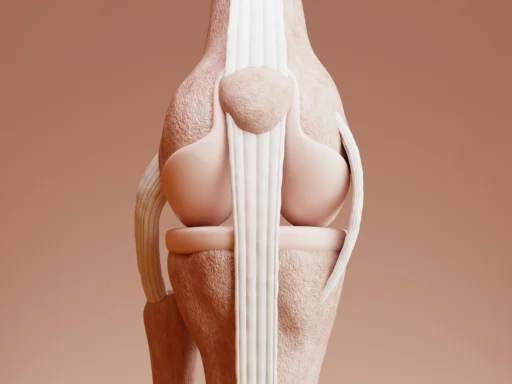
Sieht man Knorpelgewebe z.B. durch das Arthroskop, so erstaunt, dass dieses zarte Gewebe nicht nur jahrzehntelang dem Druck des Körpergewichts, sondern auch erheblichen Biege- und Scherbelastungen standhalten kann, und das bei vielen Menschen ein Leben lang.
Der zarte Knorpel federt und dämpft unzählige Stöße beim Gehen, Laufen und Springen und erträgt Druckspitzen vom Vielfachen des Körpergewichts z.B. schon beim treppab gehen. Ernährt wird der Knorpel lediglich vom darunterliegenden Knochen und über die ihn umspülende Gelenkflüssigkeit. Ist der Knorpel einmal zerstört, kann er nicht regenerieren – und ohne gesunden Knorpel gibt es keine schmerzfreie Gelenkbewegung mehr. Auch aus dieser Erfahrung ist letztendlich die Endoprothetik entstanden: Wenn der Knorpel nicht zu heilen ist, muss die Gelenkfläche ersetzt werden, um schmerzfreie Beweglichkeit zurückzugewinnen.
Doch das Dogma vom nicht regenerationsfähigen Knorpel gilt nur noch eingeschränkt. Großflächige Knorpelschäden, am Knie oft Folge eines frühen Meniskusverlusts, gelten auch heute noch als irreparabel. Sie sind ein Fall für die Endoprothetik.
Begrenzte, also lokale Knorpelschäden hingegen können inzwischen durchaus zur Ausheilung gebracht werden.
Erste Versuche, Knorpel zu regenerieren, gab es schon in den 1950er Jahren. Sie entwickelten sich parallel zum Aufschwung der Arthroskopie. Der englische Chirurg Kenneth Hampton Pridie (1906- 1963) bohrte in Knorpeldefekte den darunterliegenden Knochen an, um dadurch die Bildung von Ersatzknorpelgewebe anzuregen. Sein Prinzip wurde in den 1990er Jahren vom amerikanischen Orthopäden John Richard Steadman als Technik der Mikrofrakturierung weiterentwickelt. Dabei wird der Knochen mit einer kleinen Ahle bearbeitet, so dass viele kleinste Frakturen erzeugt werden. Durch das austretende Blut gelangen Stammzellen ins Knochenmark, die sich in der Umgebung von gesunden Knorpelzellen zu Ersatzknorpel ausdifferenzieren.
Diese Technik stellt heute noch den „Goldstandard“ für kleine Defekte (weniger als 2,5 cm2) dar. Allerdings hält der anfängliche Erfolg der Behandlung nicht allzu lange an, da der Ersatzknorpel viel weniger belastbar ist als „echter“ Knorpel und daher wieder degeneriert.
Als weiterer Meilenstein der Knorpelbehandlung ist die Knorpelzelltransplantation anzusehen. Pioniere dieses Verfahrens sind die schwedischen Chirurgen Matts Brittberg und Lars Peterson, die 1994 erstmals zu diesem Thema publizierten: Bei der Knorpelzelltransplantation wird in einem ersten arthroskopischen Eingriff an einer unbelasteten Stelle des Kniegelenks ein Stückchen Knorpel entnommen. Die gewonnenen Knorpelzellen werden im Labor vermehrt und anschließend in einem zweiten Eingriff in den Knorpeldefekt eingebracht.
Dieses elegante Verfahren wurde in den vergangenen 20 Jahren stetig weiterentwickelt. So besiedelten die Knorpelzellen z.B. eine Matrix, so dass der aufgenähte Knochenhautlappen aus der Brittberg-Publikation nicht mehr nötig war.
Inzwischen werden dreidimensionale Knorpelzellkonstrukte, sogenannte Sphäroide, ohne Fremdmatrix direkt arthroskopisch in den Defekt eingebracht. Trotz aller Fortschritte bleibt aber bisher eine Grenze: Große Knorpeldefekte können nicht erfolgreich mit einer Knorpeltransplantation behandelt werden. Die Kniegelenksarthrose stellt daher keine Indikation für eine Knorpeltransplantation dar.